บุญส่ง หวังสินทวีกุล
หลายปีก่อน เหตุฆาตกรรมด้วยการใช้สารเคมีชนิดหนึ่งได้สร้างความสะเทือนขวัญให้กับสังคมไทยอย่างมาก เมื่อมีการสืบสวนพบการใช้สารพิษที่รุนแรงและออกฤทธิ์รวดเร็ว ส่งผลให้เหยื่อเสียชีวิตภายในเวลาอันสั้น แม้เวลาจะผ่านไป แต่เหตุการณ์ในลักษณะคล้ายกันที่ปรากฏขึ้นอีกในช่วงสัปดาห์ที่ผ่านมา ได้ทำให้สาธารณชนหันกลับมาจับตาและตั้งคำถามต่อสารเคมีชนิดนี้อีกครั้ง — “ไซยาไนด์” (Cyanide)
หากจำกันได้ เมื่อหลายปีก่อน มีข่าวฆาตกรรมที่มีการใช้สารเคมีชนิดหนึ่งให้กับเหยื่อรับประทานเข้าไป และทำให้เหยื่อเสียชีวิตต่อมา ซึ่งในครั้งนั้น ได้มีการสืบขยายคดี พบข้อเท็จจริงที่เขย่าขวัญของประชาชนคนไทยเป็นอย่างมาก และในช่วงสัปดาห์ที่ผ่านมา ได้มีข่าวฆาตกรรมในลักษณะทำนองเดียวกันอีก ทำให้หลายคนต้องหันมาสนใจสารเคมีชนิดนี้อีกครั้ง และทำความรู้จักให้มากขึ้น รวมทั้งรายละเอียดที่เกี่ยวข้อง เช่น แหล่งที่มา การใช้ประโยชน์ การควบคุม ความเป็นพิษ อันตรายต่อร่างกายเมื่อได้รับสารเคมีชนิดนี้ และการแก้พิษอันเนื่องจากได้รับสารเคมีชนิดนี้ สารเคมีนี้คือไซยาไนด์ (Cyanide) ซึ่งเป็นสารที่นำมาใช้ประโยชน์ในอุตสาหกรรมเหมืองทองคำ เหมืองเงิน และอุตสาหกรรมอื่น ๆ เช่น อุตสาหกรรมเหล็ก การชุบโลหะด้วยไฟฟ้า อุตสาหกรรมพลาสติก อุตสาหกรรมเครื่องหนัง เป็นต้น โดยไซยาไนด์ที่มี จะอยู่ในรูปแบบเกลือของไซยาไนด์ ได้แก่ โซเดียมไซยาไนด์ (sodium cyanide) และโพแทสเชียมโชยาไนด์ (potassium cyanide) ซึ่งเป็นของเข็ง มีลักษณะเป็นผงสีขาว ละลายน้ำได้ดี มีกลิ่นคล้ายอัลมอนด์ (bitter almond-like odor) และพบในรูปของไฮโดรเจนไซยาไนด์ (hydrogen cyanide) มีลักษณะเป็นของเหลวใสหรือสีน้ำเงินจางๆ ที่อุณหภูมิห้อง และที่อุณหภูมิสูงจะเป็นก๊าซไม่มีสี ซึ่งตามข่าวคาดว่าจะเป็นสารเคมีที่อยู่ในรูปของเกลือไซยาไนด์ กองพัฒนาศักยภาพผู้บริโภค อย. ระบุว่าไซยาไนด์เป็นสารที่มีความเป็นพิษสูง หากได้รับ ระยะแรกจะเริ่มมีอาการปวดศีรษะ ใจสั่น หน้าแดง หมดสติ ชัก และอาจจะเสียชีวิตภายในเวลา 10 นาที โดยยาต้านพิษไซยาไนด์ที่ดีที่สุดในปัจจุบันคือ ไฮดรอกโซโคบาลามิน (Hydroxocobalamin) สำหรับในประเทศไทยมียาต้านพิษไซยาไนด์ 2 รายการ ได้แก่ ยาฉีดโซเดียมไนไตรท์ (Sodium nitrite) และยาฉีดโซเดียมไทโอซัลเฟต (Sodium thiosulfate) ซึ่งสารกลุ่มไนไตรท์ หรือสารกลุ่มโซเดียมไนไตรท์สามารถนำมาใช้ทดแทนได้
แหล่งของไซยาไนด์ยังสามารถพบได้จากธรรมชาติด้วย ซึ่งสามารถกลายเป็นอุบัติเหตุการรับสารพิษโดยไม่ตั้งใจผ่านการรับประทานหรือการดื่มเครื่องดื่มได้ เช่น มันสำปะหลังดิบ และหน่อไม้ดิบ จะพบไซยาไนด์ปริมาณมาก, สาร Amygdalin ที่พบในเมล็ดของแอปริคอตและแอปเปิ้ล ส่วนของลำต้นและส่วนของใบของเชอร์รี่ และเมล็ดอัลมอนด์ดิบ เป็นต้น สามารถปลดปล่อยไซยาไนด์ออกมาได้จากโครงสร้างสารเคมีนี้ได้ และก่อให้เกิดอันตรายได้ ดังนั้นเราจะต้องทราบและดำเนินการป้องกันไม่ให้เกิดการปลดปล่อยไซยาไนด์ออกมา และหลีกเลี่ยงการรับประทานส่วนที่มีสารดังกล่าวนั้น เช่น การทานมันสำปะหลังที่สุก หน่อไม้ต้องทำให้สุก หรือดองก่อนนำมารับประทาน เป็นต้น เพื่อยับยั้งไม่ให้เอนไซม์ในตัวอย่างดังกล่าวปลดปล่อยไซยาไนด์ออกมา

ภาพที่ 1: ตัวอย่างของพืชที่พบสารกลุ่มไซยาไนด์ A: เมล็ดของ Apricot B: หน่อไม้ดิบ C: เมล็ด Almond ดิบ D: มันสำปะหลังดิบ และ E: เมล็ดของ Apple

ภาพที่ 2: การทดสอบสารกลุ่มไซยาไนด์จากตัวอย่างพืช โดยการหั่นตัวอย่างพืชเป็นชิ้น ๆ ทำให้ชุ่มด้วยน้ำ อาจเติมกรดลงไปเล็กน้อย และทำการแขวนกระดาษกรองที่ชุบ picric acid สังเกตผลที่เกิดขึ้น หากมีสารกลุ่มไซยาไนด์ในตัวอย่างพืช กระดาษกรองที่ชุบ picric acid จะเปลี่ยนจากสีเหลืองเป็นสีส้มแดง โดยหากมีสารกลุ่มไซยาไนด์มาก สีจะเปลี่ยนอย่างรวดเร็ว
การเกิดพิษจากไซยาไนด์มีสาเหตุมาจากการจับตัวของไซยาไนด์กับเอนไซม์ไซโตโครม ซี ออกซิเดส (cytochrome c oxidase) ภายในไมโทคอนเดรีย ส่งผลให้กระบวนการขนส่งอิเล็กตรอนหยุดลง และเซลล์ไม่สามารถใช้ออกซิเจนเพื่อสร้างพลังงาน (ATP) ได้ เกิดภาวะขาดพลังงานในระดับเซลล์ ทำให้ร่างกายต้องเปลี่ยนไปใช้กระบวนการสร้างพลังงานแบบไม่ใช้ออกซิเจน (anaerobic metabolism) ซึ่งก่อให้เกิดกรดแลกติก (lactic acid) สะสมอย่างรวดเร็ว ทำให้พลังงานของเซลล์ลดลงและอาจนำไปสู่ความล้มเหลวของการทำงานของอวัยวะ โดยเฉพาะสมองและหัวใจซึ่งเป็นเนื้อเยื่อที่ต้องใช้ออกซิเจนสูง พลังงานที่ลดลงร่วมกับการสะสมของกรดแลกติกนำไปสู่ภาวะ hypoxia แบบเป็นพิษต่อเซลล์ (cytotoxic hypoxia) ทำให้เซลล์เสียหายอย่างกว้างขวางและอาจทำให้อวัยวะล้มเหลว โดยเฉพาะสมองและหัวใจซึ่งมีความไวต่อการขาดออกซิเจนมากที่สุด
นอกจากนี้ไซยาไนด์ ยังมีผลต่อระบบลำเลียงออกซิเจนของร่างกายผ่านการรบกวนการทำงานของฮีโมโกลบิน ซึ่งเป็นโปรตีนสำคัญในเม็ดเลือดแดงที่ทำหน้าที่พาออกซิเจนจากปอดไปยังเนื้อเยื่อในร่างกาย โดยไซยาไนด์สามารถจับกับไอออนเหล็กเฟอร์รัส (Fe²⁺) บนหมู่ฮีมของฮีโมโกลบินอย่างแรง เกิดเป็นสารประกอบ ไซยาเมทฮีโมโกลบิน (cyanmethemoglobin) กลไกนี้รบกวนความสามารถของฮีโมโกลบินในการจับและขนส่งออกซิเจน เมื่อฮีโมโกลบินถูกไซยาไนด์จับ จะไม่สามารถรับออกซิเจนได้ แม้ว่าการทำงานของปอดจะเป็นปกติและมีออกซิเจนเพียงพอในเลือด แต่ความสามารถในการนำออกซิเจนไปยังเนื้อเยื่อกลับลดลงอย่างมาก การขนส่งออกซิเจนที่ลดลงร่วมกับการยับยั้งการใช้พลังงานในระดับเซลล์ ทำให้เนื้อเยื่อไม่สามารถใช้ออกซิเจนได้ เกิดภาวะ hypoxia แบบเป็นพิษต่อเซลล์ (cytotoxic hypoxia) เซลล์เริ่มตายอย่างรวดเร็ว ส่งผลต่อระบบประสาทและหัวใจ ทำให้เกิดอาการ เช่น เวียนศีรษะ ชัก หมดสติ หรือโคม่า ในบางรายอาจสังเกตพบผิวหนังสีแดงอมเชอร์รี (cherry-red skin) แม้ระดับออกซิเจนในเลือดแดง (PaO₂) อาจอยู่ในเกณฑ์ปกติ แต่เนื่องจากเนื้อเยื่อไม่สามารถใช้ออกซิเจนได้ เลือดดำจึงยังคงมีระดับออกซิเจนสูง ทำให้ความต่างของออกซิเจนระหว่างหลอดเลือดแดง–ดำ (A–V oxygen difference) ลดลงอย่างผิดปกติ เป็นลักษณะเฉพาะของภาวะพิษไซยาไนด์ และช่วยใช้ในการวินิจฉัยร่วมกับอาการทางคลินิกอื่น ๆ
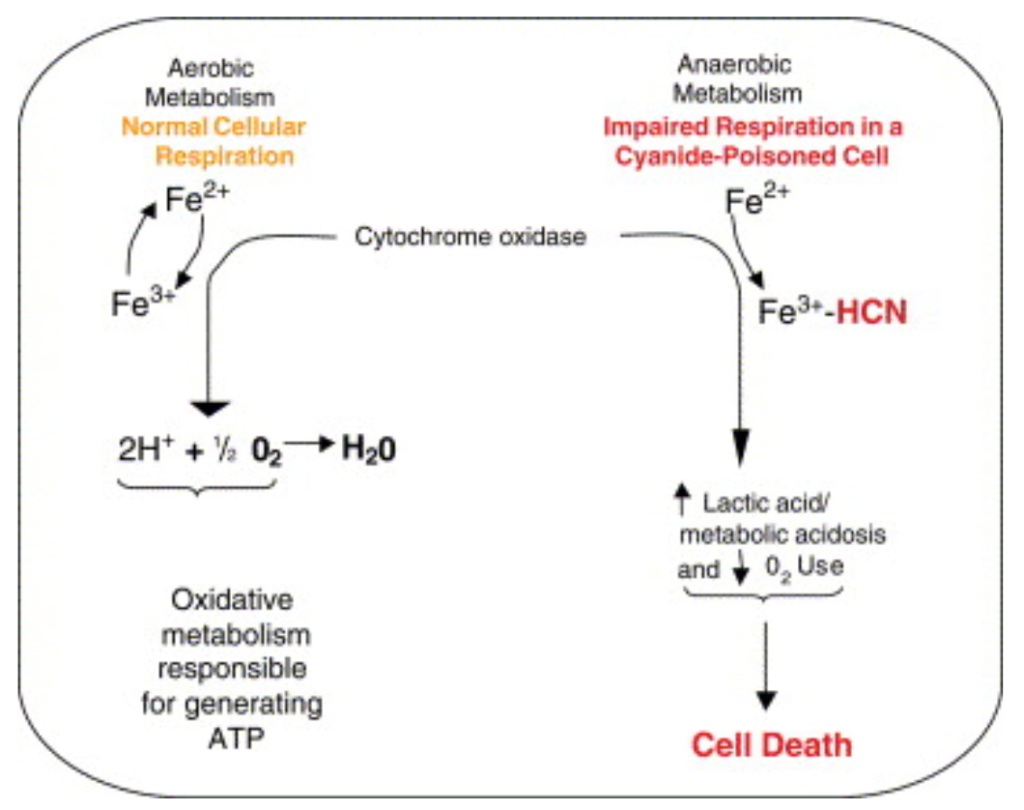
ภาพที่ 3: แสดงกลไกการเกิดพิษของไซยาไนด์
เมื่อกล่าวถึงความรุนแรงของไซยาไนด์ พบว่าหากร่างกายได้รับไซยาไนด์ในปริมาณ 0.25 มิลลิกรัม จะเกิดอาการไม่รุนแรง เช่น หายใจลำบาก, คลื่นไส้อาเจียน, ปวดหัวมึนเมา, ลมหายใจมีกลิ่นอัลมอนด์จางๆ, ระคายเคืองบริเวณจมูก ปาก และกล้ามเนื้ออ่อนแรง แขนขารู้สึกหนัก แต่หากร่างกายได้รับไซยาไนด์ในปริมาณ 200 มิลลิกรัม จะเกิดอาการรุนแรงจนถึงชีวิต ความรวดเร็วในการเกิดอาการอาจใช้เวลาไม่กี่นาที และอีกกลุ่มหนึ่งที่เป็นอันตรายคือ คนที่ได้รับปริมาณน้อยๆ มาเป็นเวลานาน เช่น การรับควันบุหรี่ ผู้ที่สูบบุหรี่ เป็นต้น จะเห็นได้ว่าไซยาไนด์กลายเป็นยาพิษที่อันตรายมาก อย่างไรก็ดีไซยาไนด์มีฤทธิ์ทำให้ร่างกายไม่สามารถใช้ออกซิเจนในการหล่อเลี้ยงร่างกายได้ จึงทำให้เหยื่อเสียชีวิตภายใน 10 นาทีถึงครึ่งชั่วโมงแล้วแต่ปริมาณที่ได้รับ ทั้งนี้การได้รับไซยาไนด์นั้นมีอาการคล้ายกับอาการทั่วไปที่พบได้ในห้องฉุกเฉิน จึงทำให้แพทย์อาจวินิจฉัยสาเหตุในการเสียชีวิตคลาดเคลื่อนได้ ซึ่งเป็นอีกประเด็นที่มองข้ามไม่ได้ในการชันสูตร หรือพิสูจน์คดี ปัจจุบันการตรวจวิเคราะห์ไซยาไนด์ต้องใช้เลือดในการตรวจสอบเท่านั้น โดยในภาคสนามจะมีชุดตรวจเบื้องต้น โดยใช้ตรวจเลือด หรือของเหลวจากทางเดินอาหาร ซึ่งจะต้องดำเนินการยืนยันผลการวิเคราะห์อีกครั้งโดยใช้เทคนิคขั้นสูง เช่น HPLC เป็นต้น
จากปัญหานี้ เมื่อสืบค้นย้อนกลับไป พบว่ากระทรวงอุตสาหกรรม ได้มีการเข้มงวดในการนำเข้า และครอบครองสารเคมีชนิดนี้ ซึ่งมีการใช้ในโรงงานอุตสาหกรรมกว่า 140 แห่งทั่วประเทศ ซึ่งเกิดขึ้นจากการพบว่ามีการนำสารไซยาไนด์ในใช้ในกระบวนการผลิตสารเสพติดด้วย แต่จากการเกิดเหตุฆาตกรรมโดยการใช้สารชนิดนี้ คงต้องกลับมาทบทวน และพิจารณาการตรวจสอบ ป้องกัน และควบคุมให้รัดกุม และปลอดภัยมากกว่านี้
สำหรับผู้ที่มีโอกาสสัมผัสกับสารเคมีชนิดนี้ ควรที่จะต้องทราบการปฐมพยาบาลเบื้องต้น เพื่อป้องกัน และลดการเกิดอันตรายที่อาจจะเกิดขึ้นด้วย โดยหากสารไซยาไนด์สัมผัสกับผิวหรือเสื้อผ้า ให้ใช้กรรไกรตัดเสื้อผ้าออกเป็นชิ้น ๆ และนำออกจากลำตัว อย่าให้ถูกผิวส่วนอื่น โดยวิธีนี้จะช่วยให้เสื้อผ้าที่ปนเปื้อนสารไซยาไนด์ ไม่ไปสัมผัสกับผิวหนัง แล้วล้างทำความสะอาดผิวด้วยน้ำและสบู่ และรีบนำส่งโรงพยาบาล แต่หากสัมผัสทางดวงตา ให้ใช้น้ำสะอาดล้างตาอย่างน้อย 10 นาที และรีบนำส่งโรงพยาบาล ในกรณีสูดดมและรับประทาน ในกรณีที่ผู้ป่วยหยุดหายใจหรือหัวใจหยุดเต้น ให้ทำ CPR เพื่อปฐมพยาบาลเบื้องต้นและรีบนำตัวส่งโรงพยาบาลแต่ “ห้ามใช้วิธีเป่าปาก”เพื่อป้องกันผู้ช่วยเหลือได้รับพิษ
สารกลุ่มไซยาไนด์จัดเป็นวัตถุอันตรายตามพระราชบัญญัติวัตถุอันตราย พ.ศ. 2535 โดยเกลือของไซยาไนด์ที่ละลายน้ำได้ (soluble cyanide salts) และไฮโดรเจนไซยาไนด์ (hydrogen cyanide) ห้ามนำมาใช้ในผลิตภัณฑ์ที่ใช้ในบ้านเรือนหรือทางสาธารณสุข (จัดเป็นวัตถุอันตรายชนิดที่ 4 ในการกำกับดูแลของสำนักงานคณะกรรมการอาหารและยา ห้ามผลิต นำเข้า ส่งออก หรือมีไว้ในครอบครอง)
ดังนั้นควรหลีกเลี่ยงการรับประทานอาหาร หรือสิ่งของจากคนแปลกหน้า และระมัดระวังการรับประทานสิ่งของจากแหล่งที่ไม่น่าเชื่อถือ เพราะอาจจะมีสารพิษดังกล่าวได้ รวมทั้งใช้ความระมัดระวังในการดำเนินงาน ในส่วนของผู้ที่มีโอกาสไปสัมผัสสารดังกล่าว และหากเกิดเหตุ และมีร่องรอย หรือลักษณะคล้ายกับได้รับสารไซยาไนด์ การตรวจวิเคราะห์ เพื่อหาสาเหตุว่ามาจากการได้รับสารไซยาไนด์นั้นไม่ควรมองข้าม
เอกสารอ้างอิง
- Molossi, Franciéli & Ogliari, Daiane & Melchioretto, Elaine & Hugen, Gustavo & Quevedo, Lucas & Vettori, Julio & Gava, Aldo. (2019). Experimental reproduction of cyanogenic poisoning by star grass (Cynodon nlemfuensis Vanderyst var. nlemfuensis cv. “Florico”) in cattle. Pesquisa Veterinária Brasileira. 39. 238-243.
- กองพัฒนาศักยภาพผู้บริโภค สำนักงานคณะกรรมการอาหารและยา “รู้จัก ไซยาไนด์ สารพิษอันตรายถึงชีวิต” สืบค้นจาก https://dis.fda.moph.go.th/detail-infoGraphic?id=2171 เมื่อวันที่ 6 ธันวาคม พ.ศ. 2568
- ขวัญชนก เอี่ยมละออ, The Standard, “รู้จัก ‘ไซยาไนด์’ จากสารเคมีในอุตสาหกรรม สู่ยาพิษร้ายไร้ร่องรอย” สืบค้นจาก https://thestandard.co/cyanide-for-industrial-work/ เมื่อวันที่ 6 ธันวาคม พ.ศ. 2568
